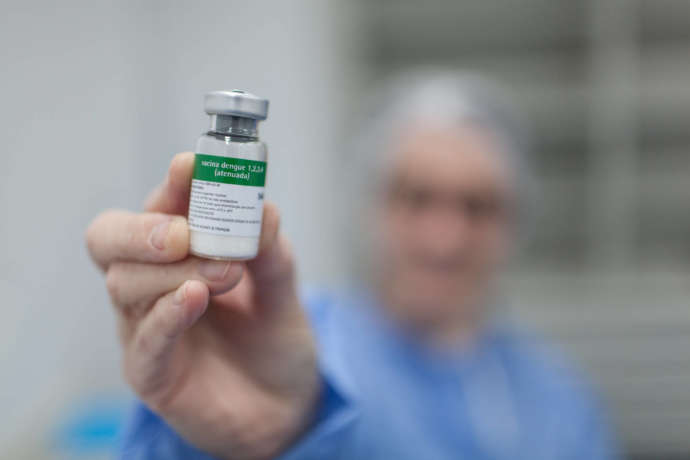
Com as pesquisas para a vacina contra o coronavírus, que deve ser liberada em breve, algumas pessoas começaram a questionar por que a vacina da dengue, que está em testes clínicos desde de 2013 e usa técnica muito similar a de algumas vacinas para covid-19, até agora não foi licenciada.
Há diversas explicações para isso, que passam por questões científicas, políticas, financeiras e sociais. Para simplificar a compreensão, vou deixar a parte científica para o final e começar a explicação de trás para a frente.
A vacina contra a dengue não é de interesse global, pois esse vírus causa problemas de saúde pública em países que, em sua grande maioria, estão fora do eixo América do Norte e Europa. Isso torna a imunização uma vacina não prioritária política ou “socialmente”. Mas, não necessariamente, ela é uma vacina com pouca importância financeira, pois a dengue causa anualmente cerca de 100 milhões de casos sintomáticos e aproximadamente 300 milhões de infecções assintomáticas. Dessa forma, uma vacina eficaz e segura contra a dengue ainda tem um excelente mercado.
A questão é que sua distribuição está em países tropicais e subtropicais nos continentes asiático, africano e na América Latina. Um fator de extrema importância para o desenvolvimento de vacinas é o interesse político. Mas o que desperta esse interesse? Essa é uma pergunta com resposta bem óbvia, mas que vale muito a pena continuar respondendo, que é o interesse social.
O interesse social é uma das coisas que ditam os caminhos científicos, pois ele direciona o interesse político e financeiro. Por essas razões, trabalhar com o emocional e, muitas vezes, com o desespero social é o maior investimento mercadológico. Em resumo, apesar de termos um problema enorme aqui no Brasil causado pela dengue e outros vírus, como o Chikungunya e o Zika, esse problema é sazonal, com picos de acontecimentos no período chuvoso e quente. Dessa forma, aquela boa e velha máxima de que “o brasileiro tem a memória curta” é perfeitamente aplicada para esses casos que, embora provoquem um grave problema de saúde pública, não acontecem de forma contínua e, sim, temporária.
No caso da covid-19, o mundo parou pela falta de uma vacina ante o vírus que causa essa doença, com um prejuízo humano e financeiro incalculável. Além do desespero social, a vacina tem interesse de praticamente todos os mercados, incluindo o europeu e estadunidense. Qualquer coisa vinculada a esses dois mercados gera uma grande visibilidade midiática, enorme investimento financeiro e uma pressão unida à oportunidade política incalculável. Embora isso seja muito claro, às vezes o excesso de claridade nos cega.
Agora que as questões sociais, políticas e de mercado foram explicadas, vamos compreender as questões científicas que fazem com que a vacina contra a dengue não seja licenciada antes da vacina contra a covid-19. O que o vírus da dengue tem de tão especial que ainda não há uma vacina licenciada para uso humano que seja global, eficiente e segura? Na verdade, existe uma vacina licenciada para uso humano, que é a vacina “Dengvaxia”, uma vacina tetravalente (ou seja, contra os quatro sorotipos do dengue), desenvolvida com o “vírus vivo” atenuado e fabricada pelo laboratório francês Sanofi Pasteur.
Essa estratégia de imunização é a mesma utilizada por pesquisadores do Instituto Butantan, que desenvolveram a vacina “Butantan-DV”, que teve os resultados dos testes clínicos fase 2 publicados recentemente na revista The Lancet). Essa vacina desenvolvida pelo Butantan gerou segurança e imunogenicidade em adultos que participaram do estudo, realizado de novembro de 2013 a setembro de 2015, com 300 voluntários. Dentre eles, estavam indivíduos que nunca tiveram dengue e voluntários que já foram acometidos pelo vírus antes da vacinação.
Essa estratégia é de extrema importância, pois a dengue tem algumas particularidades, por exemplo, se uma pessoa for infectada pelo dengue tipo 1, ela ficará protegida desse sorotipo, mas, caso seja infectada por outros sorotipos do vírus, como o dengue tipo 2, 3 ou 4, ela pode desenvolver a doença de forma mais grave. Isso acontece pois os vírus compartilham similaridades genéticas, consequentemente, estimulam o sistema imune a produzir anticorpos que podem reagir de forma cruzada, ou seja o dengue tipo 1 pode estimular anticorpos que reagem com o do tipo 2, 3 ou 4.
Isso poderia ser uma estratégia para desenvolver uma vacina que gerasse proteção contra todos os tipos de dengue. Porém, pode acarretar problemas. Motivo: se o anticorpo de um tipo de dengue reagir com outro sorotipo e não neutralizar o vírus apropriadamente, ele pode ajudar esse vírus a entrar em células que antes não entraria —por não ter a porta de entrada (o receptor)— e, lá dentro da célula, o vírus pode se multiplicar mais e mais, gerando uma carga viral muito alta e uma reação do sistema imune desequilibrada, desenvolvendo, assim, a chamada dengue hemorrágica.
Por esses cuidados, a uso da vacina tetravalente “Dengvaxia”, mesmo licenciada para uso humano, foi recomendado pela OMS (Organização Mundial da Saúde) e diversos outros centros de estudo apenas em pessoas que já tiveram contato com o vírus da dengue, sendo utilizada como reforço. Dessa forma, antes de a pessoa ser vacinada, ela precisa ter um teste sorológico negativo contra o dengue vírus. O próprio laboratório que produziu a “Dengvaxia” informou que essa vacina poderia aumentar o risco de dengue grave em pessoas que nunca tiveram contato com o dengue vírus, e que posterior a vacinação, caso a pessoa fosse infectada com o vírus naturalmente, poderia ter uma desequilíbrio do sistema imune e desenvolver a doença no estado mais grave.
Em resumo, para o desenvolvimento de vacinas contra o vírus da dengue, é necessário dar prioridade a técnicas que usam apenas um “pedaço” do vírus e que não tenha correlação com os outros sorotipos, que seja específico para cada tipo de dengue, seja o sorotipo 1, 2, 3 ou 4. Dessa forma, usar o vírus inteiro, seja “vírus vivo” atenuado (enfraquecido), seja inativado (“morto”), pode acometer os efeitos supracitados.
No caso do Sars-CoV-2, o novo coronavírus, nós brasileiros não temos esse problema, pois não há outros vírus do tipo circulando em nosso ambiente, como o Sars-CoV-1 ou MERS. Assim, mesmo utilizando o vírus inteiro, aqui no Brasil ele demonstrará certa eficácia, sem gerar efeitos colaterais devido à reatividade cruzada com outros coronavírus —e, consequentemente, abrir a possibilidade de gerar um descontrole do sistema imunológico e exacerbação no acometimento da doença.
Porém, vale observar que outros países que tenham circulando esses outros coronavírus, como o Sars-CoV-1 ou MERS, precisam executar os testes de reatividade cruzada e possíveis exacerbações da doença provocada por anticorpos que ligam a diversos vírus sem neutralizá-los apropriadamente.
Esse é um dos principais motivos para que a grande maioria das técnicas de imunização testadas contra a covid-19 use apenas as espiculas (proteína Spike) do coronavírus, pois além de ativar o sistema imune contra essa parte do vírus que possibilita a entrada nas células, ela evita de gerar anticorpos “cósmicos” que ligam a diversos partes dos coronavírus sem neutralizá-los apropriadamente.
Outro fator é que o uso do vírus inteiro, quando inativado (“morto”) geralmente requer outros componentes (os chamados adjuvantes) na formulação vacinal para estimular uma boa resposta do sistema imune para produzir anticorpos. Mesmo assim, geralmente são falhas para induzir a ativação de células T, componente do sistema imune muito importante para proteção contra o coronavírus. Desta forma, abre-se a necessidade da descoberta de diversas estratégias vacinais.
Por fim, embora queiramos que uma forma de desenvolver vacinas seja aplicada para outros vírus e que o tempo seja linear, infelizmente isso não ocorre nessa área da ciência, pois cada alvo requer uma estratégia cientifica apropriada. Além disso, há os fatores econômico, político e social, muito decisivos no desenvolvimento cientifico, com início, meio e fim.
Fonte: Gustavo Cabral/Viva Bem: Gustavo Cabral é imunologista PhD pela USP (Universidade de São Paulo), pós-doutorado pela Universidade de Oxford (Inglaterra) e pela Universidade de Berna (Suíça), e pesquisador da USP/Fapesp